子宫腺肌病
子宫腺肌症(英語:),是指子宫内膜侵入子宫肌层引起的一种良性病变,以往又称之为内在性子宫内膜异位症。临床以继发性加重的痛经,月经量增多或经期延长,子宫增大为主要表现。本病多发于35-50岁妇女。经报道,妇科手术切除的子宫标本中,6%-40%有子宫腺肌症;有10%左右患者并存子宫内膜异位症[1],约三分之一并有子宫肌瘤。
| 子宫腺肌症 | |
|---|---|
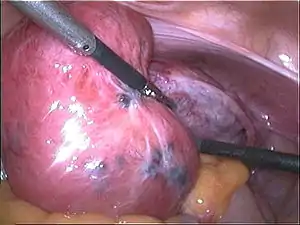 | |
| 腹腔镜检查中可观察到子宫腺肌症 | |
| 类型 | 子宮內膜異位症, uterine disease[*] |
| 分类和外部资源 | |
| 醫學專科 | 婦科學 |
| ICD-10 | N80.0 |
| ICD-9-CM | 617.0 |
| OMIM | 600458 |
| DiseasesDB | 250 |
| MedlinePlus | 001513 |
| eMedicine | radio/737 |
| MeSH | D004715 |
此病发病原因及机制,目前尚未明确。通常认为是子宫内膜基底层直接向肌层浸润的结果[2]。一些因素包括有:创伤,如多次妊娠与分娩,或宫腔手术,导致子宫壁损伤,从而有利于部分子宫内膜向肌层生长。二是卵巢功能失调,持续高水平雌激素刺激,破坏子宫肌层的防御能力,促使子宫内膜向肌层生长。此外,少数位于深肌层的孤立病灶,可能是子宫内膜碎片经血管或淋巴管扩散所致[3][4]。
保守治疗的方式通常采用消炎药异丁苯丙酸或其他非甾体抗炎药。控制激素的方式包括有避孕贴和合并孕激素宫内节育器。也可以使用激素抑制剂达那唑或促性腺激素释放素激动剂。其他手术方式包括有子宫内膜去除术、行子宫动脉栓塞术[5]。
成因
成因是無法確認的,雖然它確實與交接區域即任何可以破壞子宮內膜與子宮肌肉層之間屏障的子宮損傷有關,例如剖腹產、墮胎手術以及任何懷孕樣態。成因確實與子宮內膜異位症有所連結,但研究子宮腺肌病與子宮內膜異位症的相似及相異處報告有著相反的結論。
子宮腺肌病的發病機制仍是不清楚的,但是子宮肌肉層內壁的機能又稱為交接區域被認為對於子宮腺肌病的發展扮演重要的角色。關於生殖疾病與主要的產科疾病是否有所連結也是被討論的主要議題。生產次數、年齡以及先前子宮剝落會增加子宮腺肌病的風險。荷爾蒙因素的影響例如 local hyperestrogenism、更多的泌乳素以及自身免疫因素也被認為可能是潛在的風險因素。罹患子宮腺肌病的狀況下,遭受其子宮肌肉層及組織層影響子宮與那些未被影響的子宮有顯著差異,複雜的源頭包含有可能的基因及生化程度多因素改變。
組織傷害暨復原原理現在受到廣泛承認並且認為子宮的過度蠕動,例如增加的蠕動,在早期繁殖生命階段會導致對endometrial-myometrial interface (EMI)區域的輕微損傷。為了療癒這損傷再次造成了本身雌激素的提升,而同時,雌激素治療會再次增加子宮的蠕動導致惡係循環以及引發對子宮腺肌病發展影響關鍵的生物改變性鍊鎖反應。在交接區域的醫源效應損傷或者因為胎盤植入的生理損傷也幾乎造成同樣的pathological cascade。這也解釋了子宮腺肌病通常在懷孕生產後會變得更為嚴重,然而子宮內膜異位症反而會改善。
徵兆與症狀
子宮腺肌病在引起的症狀類型和嚴重程度有很大的差異,有33%的病患是毫無症狀,但部份的病患可能會嚴重虛弱無力。通常好發於40-50歲之間的女性,但是也可能發生在年輕的女性身上。[6][7]
症狀與可能的影響包含:[7]
- 慢性骨盆疼痛(77%)
- 經血過多(40-60%),在子宮腺肌病嚴重的女性更常見,失血過多會引起貧血,伴隨著疲勞、頭暈、情緒波動。
- 子宮異常出血
- 經痛(15-30%)
- 性交疼痛(7%)
- 情緒低落
- 膀胱脹痛
- 大腿及小腿拉扯感
臨床徵兆包含:
子宮腺肌病的患者,也容易出現以下的子宮症狀:
診斷
病理診斷
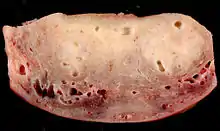
子宫腺肌病是以病理學診斷,以顯微鏡檢查子宮組織樣本。[1]組織樣本可以取自子宮內膜活檢,也可取自施行子宮切除術後的標本。子宮內膜活檢可由腹部腹腔鏡檢查或由陰道子宮頸的子宮鏡檢查取得。[10]病理學家觀察子宮內膜組織是否侵入子宮肌層。有幾個不同的診斷標準,大致上的標準是子宮內膜組織侵入子宮肌層超過2%,或是侵入深度達到1–4 mm。[10]
影像診斷
子宫腺肌病在子宮內的潛在入侵範圍很廣,所以沒有透過非侵入式影像診斷的確診特徵。然而,陰道超音波 (TVUS) 、核磁共振成像 (MRI) 兩種非侵入式影像診斷技術,還是可以提供診斷線索、治療建議及後續治療追蹤。[10]事實上,陰道超音波和核磁共振成像,是唯二兩種可行的術前診斷方式。[11]
經陰道的超音波檢查
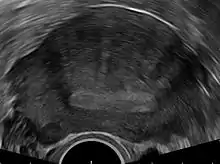
經陰道的超音波檢查是一種便宜並且方便取得子宮腺肌病影像檢查的方式。[11] 超音波攝影,類似於核磁共振,並不是使用雷射方式,而是一種檢測女性骨盆以及生殖器官的安全檢查方式。[12] 整體來說,經陰道的超音波檢查子宮腺肌病靈敏度高達79%,與特異度高達85%。[9]
透過經陰道的超音波檢查發現常見病人的子宮腺肌病狀況有:[10][13][14]
- 球狀、過大 以及/或 不對稱子宮
- 異常子宮肌層密度或異常改變
- 子宮肌層囊腫-在子宮平滑肌間有水球
- 沒有子宮纖維瘤但有線型陰影
- 超音波有線性條紋
- 子宮壁前後不對稱
- 子宮肌層的小血管增生
比較少發現的:
- 沒有輪廓異常
- 沒有腫塊效應
- 正常與異常的子宮肌層邊界不明顯
参考
- Katz VL. 5th. Philadelphia PA: Mosby Elsevier. 2007.
- Leyendecker G, Kunz G, Kissler S, Wildt L. . Best Pract Res Clin Obstet Gynaecol. August 2006, 20 (4): 523–46. PMID 16520094. doi:10.1016/j.bpobgyn.2006.01.008.
- 道兰氏医学词典中的adenomyometritis
- I. M. Matalliotakis, A. I. Kourtis, D. K. Panidis. . Obstetrics and Gynecology Clinics of North America. 2003-3, 30 (1): 63–82, viii [2019-02-13]. ISSN 0889-8545. PMID 12699258.
- , Levgur, M. . Archives of Gynecology and Obstetrics. 2007, 276 (1): 1–15. PMID 17186255. doi:10.1007/s00404-006-0299-8.
- Brosens, I., et al., Uterine Cystic Adenomyosis: A Disease of Younger Women. J Pediatr Adolesc Gynecol, 2014.
- Struble, Jennifer; Reid, Shannon; Bedaiwy, Mohamed A. . Journal of Minimally Invasive Gynecology. 2016, 23 (2): 164–185. PMID 26427702. doi:10.1016/j.jmig.2015.09.018.
- Juang, C-M; Chou, P; Yen, M-S; Twu, N-F; Horng, H-C; Hsu, W-L. . BJOG: An International Journal of Obstetrics & Gynaecology. 2007-02-01, 114 (2): 165–169. ISSN 1471-0528. PMID 17169011. doi:10.1111/j.1471-0528.2006.01186.x (英语).
- Maheshwari, A.; Gurunath, S.; Fatima, F.; Bhattacharya, S. . Human Reproduction Update. 2012, 18 (4): 374–392. PMID 22442261. doi:10.1093/humupd/dms006.
- Struble, Jennifer; Reid, Shannon; Bedaiwy, Mohamed A. . Journal of Minimally Invasive Gynecology. 2016, 23 (2): 164–185. PMID 26427702. doi:10.1016/j.jmig.2015.09.018.
- Exacoustos, Caterina; Manganaro, Lucia; Zupi, Errico. (PDF). Best Practice & Research Clinical Obstetrics & Gynaecology. 2014, 28 (5): 655–681. PMID 24861247. doi:10.1016/j.bpobgyn.2014.04.010. hdl:2108/137400.
- Torloni, M. R.; Vedmedovska, N.; Merialdi, M.; Betrán, A. P.; Allen, T.; González, R.; Platt, L. D. . Ultrasound in Obstetrics and Gynecology. 2009-05-01, 33 (5): 599–608. ISSN 1469-0705. PMID 19291813. doi:10.1002/uog.6328 (英语).
- Kepkep K, Tuncay YA, Göynümer G, Tutal E. . Ultrasound Obstet Gynecol. 2007, 30 (3): 341–5. PMID 17659649. doi:10.1002/uog.3985.
- Sakhel, K. and A. Abuhamad, Sonography of adenomyosis. J Ultrasound Med, 2012. 31(5): p. 805-8.
.JPG.webp)