肺炎鏈球菌
肺炎鏈球菌(學名:)是一種球狀的革蘭氏陽性菌,持有α溶血性,鏈球菌屬下的一種菌。[1]肺炎鏈球菌於1880年代已被發現能引致肺炎,是一種重要的人類病因,亦是體液免疫研究的對象。
| 肺炎鏈球菌 | |
|---|---|
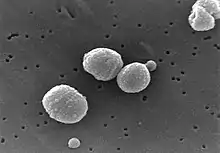 | |
| 扫描电镜显微照片 | |
| 科学分类 | |
| 界: | 原核生物界 Bacteria |
| 门: | 厚壁菌门 Firmicutes |
| 纲: | 芽孢杆菌纲 Bacilli |
| 目: | 乳杆菌目 Lactobacillales |
| 科: | 链球菌科 Streptococcaceae |
| 属: | 链球菌属 Streptococcus |
| 种: | 肺炎鏈球菌 S. pneumoniae |
| 二名法 | |
| Streptococcus pneumoniae (Klein, 1884) Chester, 1901 | |
| 模式菌株 | |
| ATCC 33400 = CCUG 28588 = CIP 102911 = DSM 20566 = LMG 14545 = NCTC 7465 | |
肺炎鏈球菌於1926年的最初名字是肺炎雙球菌(學名),因牠在革蘭氏染色中的特徵。於1974年,因牠在液體媒介中鏈的長成,而被重新命名為肺炎鏈球菌。因牠是肺炎的病原因子,一般都會稱牠為肺炎球菌。
除了不同的名字外,肺炎鏈球菌亦會導致不同種類的疾病,包括有急性鼻竇炎、中耳炎、腦膜炎、骨髓炎、膿毒性關節炎、心內膜炎、腹膜炎、心囊炎、蜂窩組織炎及腦膿腫。
肺炎鏈球菌是一種普遍導致成人感染細菌性腦膜炎的病菌,亦是首兩種在中耳炎發現的分離株。由肺炎鏈球菌引致的肺炎是在年幼或年長的人中最經常出現。
肺炎鏈球菌與同是alpha溶血性的草綠色鏈球菌是有所分別,因肺炎鏈球菌是對奧普托辛()較敏感,所以能透過奧普托辛測試驗出牠們的分別。肺炎鏈球菌的菌體是有莢膜包裹及呈革蘭氏陽性,與草綠色鏈球菌在革蘭氏染色有型態上的不同(肺炎鏈球菌染色型態的是呈針刺狀)。牠有著一個多醣莢膜,是一種重要的致病因子。由於莢膜的化學成份的緣故,牠不會引起未曾發展漿性免疫的嬰兒及孩童的免疫抵抗。
傳染途徑可經由人與人之間直接接觸到帶菌的口鼻分泌物,或經由 吸入含有此病原菌之飛沫,通常需要長時間或密切接觸才可能遭受感染。肺炎鏈球菌的帶菌者可能會因為本身免疫功能減低或同時感染呼吸道病毒性疾病等,導致細菌從呼吸道或血液侵襲器官,進而引發中耳炎、敗血症、菌血症、肺炎及腦膜炎。
病因
肺炎鏈球菌可以在5-10%的健康成人及20-40%孩童的鼻咽內發現。[1]在某一些環境,尤其是一些經常與人接觸的地方(如醫院或軍營),可以發現更多的數量。牠利用表面黏著素與上皮細胞的相互作用,緊貼在鼻咽細胞上。如細菌進入如耳咽管或鼻竇等地方,這種定植的情況會轉變為感染,造成如中耳炎或鼻竇炎。若將肺炎鏈球菌吸入肺部而不能清理,加上病毒感染或吸煙引發的纖毛痲痺,就會造成肺炎。一旦肺炎鏈球菌進入一些很難發現的地方,牠就會活性化補體蛋白質,刺激細胞激素的生成及吸引白血球(尤其是嗜中性白血球)。牠的多醣莢膜會抵抗吞噬作用,若並沒有抗莢膜的抗體,肺泡巨噬細胞則不能有效地殺死牠們。若牠們擴散至血液中,就可能會引發菌血症,並且被帶到身體的其他地方,如腦膜、關節、骨骼及腹膜,亦可能會導致腦膜炎、腦膿腫、骨髓炎或膿毒性關節炎等。
肺炎鏈球菌有著幾種致病因子,包括曾提及的多醣莢膜,能幫助入侵寄主的免疫系統。牠有著表面蛋白質能阻止補體的活性化,及分泌能破壞免疫球蛋白A(IgA)的免疫球蛋白A1分解酶。
肺炎鏈球菌的感染風險對一些在免疫球蛋白G(IgG)合成、吞噬作用或清除細菌能力有缺陷的人會相對提高。而且,如因先天性無脾臟或脾切除而缺乏脾臟功能,或是患有鐮刀型紅血球疾病會令患病者的病情惡化(脾切除術後易發暴發性感染),因而須接受預防措施。
季節性
肺炎鏈球菌感染最常發生在冬季和初春,這個時段也正是傷風感冒等上呼吸道感染的高峰期。
體液免疫
在19世紀,實驗證實將死去的肺炎鏈球菌植入兔子內,能賦予兔子免疫性對抗這種細菌。這種兔子的血清或從肺炎鏈球菌造成的肺炎康復的人中,可以建立免疫力。在20世紀,在南非的礦工中成功證實免疫的功效。
當發現肺炎鏈球菌的莢膜能抵抗吞噬作用時,於1920年代,一種特別對抗多醣莢膜的抗體能協助殺死肺炎鏈球菌。於1936年,一種疫苗被用於阻止肺炎的流行。於1940年代,實驗透過控制DNA能令莢膜變型。
於1900年發現有不同的肺炎鏈球菌血清型,對特定的血清型的免疫力並未能阻止其他血清型的感染。由當時開始,已發現了超過90種血清型,每一型均有自己獨特的多醣莢膜。由於部份血清型是特別容易致病,所以現時有足夠的疫苗保護。目前的疫苗包含約23種血清型。
治療
治療由肺炎鏈球菌疾病大多會使用β內醯胺類抗生素。於1960年代,差不多所有肺炎鏈球菌的菌株都對青黴素敏感,但由那時開始,尤其是在高抗生素使用率的地方,對抗生素的抵抗有上升的趨勢。對青黴素有抗藥性的菌株在不同程度上亦對紅黴素、大環內酯、鹽酸克林霉素及喹諾酮有所抵抗。而肺炎鏈球菌只有對萬古黴素敏感,因它的劑量及入侵組織的問題,而不太適合使用。所以抗藥性測試需要定期進行,以配合抗體治療,但是對抗藥性測試的臨床效果卻有著爭議。[2][3]現是只有少數臨床證據指青黴素配合大環內酯類抗生素能產生增幅效用。[4]
更先進的β內醯胺類抗生素,如頭孢菌素,會被用作配合其他藥物,如萬古黴素,以治療腦膜炎及社區感染的肺炎。一種阿莫西林及克拉維酸的複方,稱為奧格門汀,則用作治療中耳炎。
預防
美國疫苗
由2000年開始,美國建議使用一種七價的肺炎鏈球菌結合疫苗,如沛兒7,13®,適合2-23個月大的嬰兒或2-5歲有存在風險的孩童。這種疫苗每2、4、6及12-14個月大會使用一次。可以保護孩童免受肺炎鏈球菌的深層感染,如敗血病及腦膜炎。相似的九價疫苗則在測試中。
肺炎鏈球菌多醣疫苗(如「紐莫法23®」)可以對55歲以上的人提供達85%的五年保護。建議是那些有高感染風險的人接受接種,包括65歲或以上的長者,而往往都只是接受一次接種就能有終生的保護。標準的23價疫苗對兩歲以下的孩童則沒有功用。
美國醫師協會現時的指引是2-65歲的人都需要接受疫苗,而若於60歲前已接種,則須接受多一次的疫苗接種。若是無脾或腎病症候群則須定期進行接種。
與流感嗜血桿菌的相互關係
流感嗜血桿菌與肺炎鏈球菌都能在人類的上呼吸系統中發現。一項有關牠們之間的競爭研究指出,在培養基內,肺炎鏈球菌能以過氧化氫攻擊流感嗜血桿菌及能排除在表面流感嗜血桿菌生存所需的分子。
當兩種細菌一同在鼻腔內時,兩星期之內,只有流感嗜血桿菌能夠生存。當兩種細菌分別地放在鼻腔內時,兩者皆能生存。使實驗鼠的上呼吸組織暴露於兩種細菌時,發現有格外大量的中性粒細胞。當實驗鼠只是暴露於其中一種細菌時,則不會出現這些細胞。
實驗證實當中性粒細胞放在已死的流感嗜血桿菌時,它們會強烈攻擊肺炎鏈球菌。而這種攻擊相較沒有死亡的嗜血桿菌時,則不會這麼強烈。但暴露於已死的流感嗜血桿菌中,則不會有任何對生存的流感嗜血桿菌有所影響。這種現象有兩種可能性:
- 當流感嗜血桿菌被肺炎鏈球菌攻擊時,引發了免疫系統攻擊肺炎鏈球菌。
- 兩種細菌的結合引發了只有其中一種細菌存在所不會引發的免疫系統警報。
至於為何流感嗜血桿菌會不受免疫系統的影響則不得而知。[8]
參考文獻
- Ryan KJ; Ray CG (editors). 4th ed. McGraw Hill. 2004. ISBN 978-0-8385-8529-0.
- Peterson LR. . Clin Infect Dis. 2006, 42 (2): 224–33. PMID 16355333.
- Tleyjeh IM, Tlaygeh HM, Hejal R, Montori VM, Baddour LM. . Clin Infect Dis. 2006, 42 (6): 788–97. PMID 16477555.
- Martínez JA, Horcajada JP, Almela M; 等. . Clin Infect Dis. 2003, 36: 389–395. doi:10.1086/367541. PMID 12567294.
- . BBC News. 2006年2月8日 (英语). 外部链接存在于
|title=(帮助); - . 2006年2月8日 [2006-08-25]. (原始内容存档于2006-10-23) (英语).
- . Meningitis Research Foundation. 2006年9月19日 [2006-10-20] (英语).
- Lysenko ES, Ratner AJ, Nelson AL, Weiser JN. . PLoS Pathog. 2005, 1 (1): e1. PMID 16201010. Full text Archive.is的存檔,存档日期2013-01-13
