醫療系統
醫療系統,(health system,也可稱為 health care system,或者 healthcare system),是由人員、機構、加上資源構成的組織,提供醫療衛生服務,以滿足目標人口的需求。
世界各地有各式的醫療系統,它們的歷史和組織結構跟國家的數目一樣多。隱含地是各國必須根據自己的需求,以及自己擁有的資源,來設計和開發醫療系統,實際上幾乎所有的醫療系統中的共同要素都是初級醫療衛生和公共衛生措施。[1] 在一些國家裡面,醫療系統的規劃是交給市場相關業者之間承攬。在另一些國家,則由政府、工會、慈善組織、宗教組織、或其他的協調機構之間同心協力,針對他們所服務的人群,提供規劃出來的醫療衛生服務。然而,醫療衛生計劃被描述為是一種經常進化式的,而不是革命式的。[2][3] 衛生系統與其他社會制度一樣,反映的是它們演變的所在地的歷史、文化、和經濟狀況。這些特性使國際之間的比較變得困難和複雜,並無通用的標準。
目標
世界衛生組織(簡稱為WHO)是聯合國系統內衛生事務的指揮和協調機構,他們在提倡實現全民醫療衛生的目標:確保所有人在獲得所需的醫療衛生服務,而在付費之際,不會讓自己陷入經濟困境。根據WHO的說法,醫療系統的目標是讓公民身體健康、回應民眾的期望、利用公平的手段籌措財源。要在這些方面有進展,取決於系統如何執行四個關鍵功能:“提供醫事人員”、“資源生成”、“財務”、還有”管理”。[4] 評估衛生系統的其他面向,有“品質”、“效率”、“被接受性”、和“公平性”。[2] 在美國也會用“5C”來表達:費用(Cost)、涵蓋範圍(Coverage)、一致性(Consistency)、周密性(Complexity)、還有慢性病(Chronic illness)。[5] 此外,能維持一致性的過渡期照護也是系統一個重要的目標。[6]
定義
醫療衛生提供者
醫療衛生提供者是提供醫療衛生服務的機構,或是個人,包括衛生專業人員和醫療相關專業人員,或是自行開業,或是在醫院、診所、或其他醫療衛生機構中任職,無論是政府經營、私人營利性、還是私人非營利性(例如,非政府組織)。他們還可在直接照護患者的場所之外工作,例如在政府衛生部或其他機構、檢驗醫學實驗室、或在健康訓練機構之中。醫事人員包括有醫師、護理人員、助產士、營養師、輔助醫護人員、牙醫、醫事檢驗師、治療師、心理學家、藥劑師、脊椎矯正師、驗光師、社區衛生工作者、傳統醫學執業者等。
財務資源
Aug2005.jpg.webp)
對於系統的財務來源,一般有5種主要的籌措方法:[9]
| 全民 | 非全民 | |||
|---|---|---|---|---|
| 單一支付者醫療衛生系統 | 多支付者 | 多支付者 | 無保險覆蓋 | |
| 政府醫院 | 貝弗裏奇模型 | |||
| 私立醫院 | 國民健康保險 | 俾斯麥模型 | 私營醫療保險 | 自付費用 |
大多數國家/地區的系統通常採用的是包含上述5種方式的混合模式。一項根據經濟合作與發展組織(簡稱為OECD)提供數據的研究[10] ,得到的結論是所有類型的財源籌措都與有效率的衛生系統 "可兼容"。這項研究還發現,財務籌措與成本控制之間沒有關係。
醫療保險這個名詞通常用於描述一種利用保險來支付醫療費用的模式。有時,它被更廣泛地用於包括失能保險或長期照顧保險,可由社會保險計劃或者是私營的保險公司提供。可經過團體的方式獲得(例如,由一家公司負擔員工的保險費用(團體險)),也可由個人以消費者的身份購買。在每種情況下,所繳納的保費或保險稅金都可用來保護被保險人,免於支付高昂,或意料之外的醫療衛生費用。
醫療衛生費用的總成本經過估算之後,可設定出常規的支付方式(例如按月支付,或按年支付(透過保險費或是稅的方式)),而確保對議定的醫療衛生風險真的發生的時候,有錢可支付。這些保險利益,通常是由政府機構、非營利醫療基金、或營利機構來管理。[11]
許多醫療保險公司會經由限制各項保險利益,例如自負額、共付額、共同保險、排除不保的風險、和最高承保限額,來控制成本。保險公司還嚴格限制,或者拒絕覆蓋有既有身體狀況的投保者。許多政府保險計劃也有共付額的條款,但由於政治壓力,明確的排除不保狀況很稀少,或者不保的部分或程度會受到限制。碰到較大型的保險計劃,投保人也有能力就保險費用與保險機構協商。
許多形式的社會保險計劃,會被它們所服務的社區所擁有的議價能力而達到控制成本的目的。它們或許會嘗試,例如直接與製藥公司談判藥品的價格、與醫療行業談判標準費用、或降低不必要的醫療照顧費用。社會計劃有時會透過繳費多寡連結到個人收入的方式(提供全民醫療衛生的一種支付方式),這類方式或者涉及,或者也不涉及使用到商業和非商業保險業者。從本質上講,較富裕的受保人按較高的比例繳納費用,用來覆蓋較貧窮受保人的需求,讓較貧窮的受保人負擔較少的費用。通常會設定有較富裕受保人的繳費上限,以及受保人必須支付的最低限額(這種最低繳費額,與商業保險中的自負額類似)。
除了這些傳統的籌措方法之外,一些低收入國家和它們的發展夥伴也利用非傳統,或稱創新性籌措財源機制,來擴大醫療衛生的規模和可持續性,[12] 譬如微型捐款、政府和社會資本合作(簡稱為PPP)、以及根據市場交易的金融交易稅。例如,截至2011年6月,UNITAID已利用機票團結稅(air ticket solidarity levy)從29個成員國(其中包括幾個非洲國家)中收到10億多美元,這些錢用來擴大對94個國家中的愛滋病、結核病、和瘧疾的護理和治療。[13]
付款模式
在大多數國家,醫事人員的薪酬成本,估計佔衛生系統支出的65%至80%。[14][15] 支付給醫事人員的方式有三種:按服務收費、論人計酬支付、和支付薪水。人們日漸有興趣把這三種方式混合運用。[16]
論人計酬支付
在“論人計酬支付”(也稱人頭費)方式,普通科醫生是根據患者"名單"上的人數收取費用,通常會把年齡和性別等因素列入考慮作調整。[16] 根據OECD的說法,"這些收費方式在義大利(另加一點費用)、英國的四個構成國-英格蘭、蘇格蘭,威爾斯、和北愛爾蘭(對某些特定服務則會加收一定的費用和津貼)、奧地利(對某些特定服務加收費用)、丹麥(就服務費加收三分之一)、愛爾蘭(自1989年起開始收取)、荷蘭(針對私人醫療保險受保人和公共僱員採按服務收費方式)、和瑞典(自1994年起開始收取)。在美國,這種收費方式常為管理式醫療護理所採用。" [16]
根據OECD的說法,'論人計酬支付方式讓提供經費的單位能夠控制初級醫療衛生總體支出,對普通科醫生是按照其患者的人數做支付。但是,用這種方法,普通科醫生有可能會收取過多的患者,讓每位患者能受到的服務不足,或者是他們會選擇容易處理的案例,而把一些本來可由普通科醫生治療的患者轉診出去。給患者有選擇醫生的自由,再加上"跟隨病人的錢走"(意指患者自行決定選擇醫生或治療方式)[17])的原則,或可減輕其中的一些弊病。除了挑選病人的問題之外,這些問題發生的機會,可能會少於在支領薪水方式的醫生所發生的。'
支領薪水模式
在一些OECD國家中,政府用支付薪水的方式僱用普通科醫生。[16] 根據OECD的說法,"利用支付薪水的方式讓提供經費的單位可控制初級醫療衛生的支出;但是這種做法可能會導致服務配置不足(用以減輕工作量)、過多的患者被轉介到二級醫療衛生單位、以及對患者的喜好缺乏關注。”[16]
按醫療績效支付
近年來,醫療衛生單位已從按服務收費的支付模式,轉變為按醫療績效支付的模式,這種模式是因向患者提供有績效的服務而收取報償。運用這種支付模式,醫療衛生提供者因有激勵,會縮小護理差距,為患者提供品質更好的護理。[18]
資訊資源
健全的訊息對提供現代醫療衛生和提高衛生系統效率方面,越來越佔有重要的地位。醫學信息學是信息學、醫學、和醫療衛生三者交會的領域,涉及利用適當的資源、設備、和方法,把健康和生物醫學信息的取得和使用優化。而適當的健康信息編碼和管理所需的工具,則包括有醫學指南、正式的醫學術語、以及電腦和其他資訊及通訊科技。受到處理的健康數據包括患者的病歷、醫院資訊系統、以及醫事人力資源資訊系統。
循證政策和循證管理兩項,是醫療保健信息用於醫療衛生中的根本信念。越來越多的資訊及通訊技術,如:資訊標準化、電腦輔助診斷和治療監測、以及提供健康和治療的資訊給人們,被用於改善開發中國家的醫療系統。[19]
管理
任何醫療系統的管理通常都是通過政府、私營企業、和其他團體,採用一系列的政策和計劃,對如個人醫療衛生的提供、經費籌措、藥品政策、醫事人力資源、和公共衛生等提供指導。
公共衛生所關心的是對社區全民衛生分析之後,所發現對健康的威脅。所討論的人口可能只有小部分,也可能包含世界各大洲的居民(例如,在瘟疫大流行的情況時)。公共衛生通常分為流行病學、生物統計學、和醫療衛生服務。環境健康、社會健康、心理健康、和職業安全也是重要的子領域。
今天,多數政府已意識到公共衛生計劃對於減少由疾病、殘疾、還有衰老、和健康不平等因素所引起的意外發生率的的重要性,但公共衛生與治療相比,獲得的政府經費通常是遠遠不及。例如,大多數國家都有疫苗接種政策,透過疫苗接種促進健康,以支持公共衛生計劃。在某些國家,疫苗接種是由人民自願才會接種,在某些國家,疫苗接種則是強制性。一些政府負擔疫苗接種計劃的全部費用,而一些國家只負擔部分的費用。
近年來許多慢性病紛紛出現,對於這些慢性病的照護管理需要會產生高成本的長期護理和治療,迫使許多衛生經理人和政策制定者需要重新審視醫療衛生的提供方式。當前世界面臨的重要問題是愛滋病。[20] 另個重要的公共衛生問題是糖尿病。[21] 根據WHO的統計,全世界在2006年至少有1.71億人罹患糖尿病。糖尿病的發病率增加迅速,估計到2030年,這一數字將會增加一倍。公共衛生的一個有爭議領域是在吸菸的控制,吸菸與癌症和其他慢性病有關聯。[22]
抗生素抗藥性是另一個重要的問題,導致諸如結核病等疾病重新出現。WHO在2011年的世界衛生日運動中呼籲,要求加強全球承諾,為子孫後代而守護抗生素和其他抗菌藥物。
國際間比較
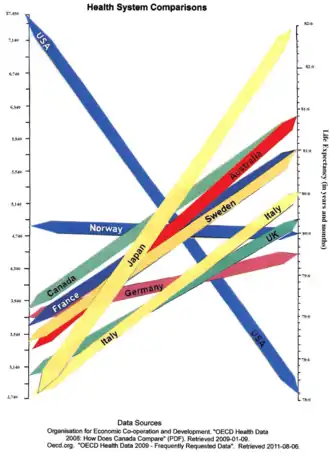
各國的醫療系統差異很大,在最近幾年,曾有國際間的比較報告出爐。WHO在其2000年的《 世界衛生報告》中,根據人口總體健康水平、健康分佈、以及醫療衛生服務的應變能力、和公平籌措經費,對不同的系統作排名。[4] 根據報告中的《衛生系統:提高績效》[23],醫療系統的目標是良好的健康狀況、對人口期望的回應、以及合理的財政支出。因為WHO的這項報告,[24]尤其是與之相關的國家排名,[25]而發生許多辯論,因為排名似乎主要採用的是以既有的關鍵績效指標來作衡量。
把各國間健康統計數字作直接比較是件複雜的事。美國的聯邦基金會在2007年度發表名為“Mirror, Mirror on the Wall”的調查報告中,把澳大利亞、紐西蘭、英國、德國、加拿大、和美國的衛生系統的績效作比較。他們的研究發現,雖然美國系統花費最多,但美國與其他國家相比,表現始終不佳。[26] 美國與報告中其他國家之間的主要區別在於美國是唯一沒實施全民醫療衛生的國家。OECD還收集比較統計數據,並把各國的簡要概況發表。[27][28][29] 瑞典的衛生政策智庫Health Consumer Powerhouse也把歐盟醫療衛生消費者指數中的各國醫療衛生系統與特定領域(例如糖尿病[30] 或肝炎[31])做過比較。
| 國家 | 預期壽命[32] | 嬰兒死亡率[33] | 可預防的死亡/每100,000人,2007年[34] | 醫生/每1000人 | 護理人員/每1000人 | 平均每人在醫療衛生的支出(美金) | 醫療衛生支出佔國內生產總值的百分比% | 醫療衛生支出佔政府總收入的百分比% | 醫療衛生成本由政府負擔的百分比% |
|---|---|---|---|---|---|---|---|---|---|
| 澳洲的醫療衛生 | 83.0 | 4.49 | 57 | 2.8 | 10.1 | 3,353 | 8.5 | 17.7 | 67.5 |
| 加拿大的醫療衛生 | 82.0 | 4.78 | 77[35] | 2.2 | 9.0 | 3,844 | 10.0 | 16.7 | 70.2 |
| 法國的醫療衛生 | 82.0 | 3.34 | 55 | 3.3 | 7.7 | 3,679 | 11.6 | 14.2 | 78.3 |
| 德國的醫療衛生 | 81.0 | 3.48 | 76 | 3.5 | 10.5 | 3,724 | 10.4 | 17.6 | 76.4 |
| 義大利的醫療衛生 | 83.0 | 3.33 | 60 | 4.2 | 6.1 | 2,771 | 8.7 | 14.1 | 76.6 |
| 日本的醫療衛生 | 84.0 | 2.17 | 61 | 2.1 | 9.4 | 2,750 | 8.2 | 16.8 | 80.4 |
| 挪威 | 83.0 | 3.47 | 64 | 3.8 | 16.2 | 4,885 | 8.9 | 17.9 | 84.1 |
| 西班牙的醫療衛生 | 83.0 | 3.30 | 74 | 3.8 | 5.3 | 3,248 | 8.9 | 15.1 | 73.6 |
| 瑞典的醫療衛生 | 82.0 | 2.73 | 61 | 3.6 | 10.8 | 3,432 | 8.9 | 13.6 | 81.4 |
| 英國的醫療衛生 | 81.6 | 4.5 | 83 | 2.5 | 9.5 | 3,051 | 8.4 | 15.8 | 81.3 |
| 美國醫療系統 | 78.74 | 5.9 | 96 | 2.4 | 10.6 | 7,437 | 16.0 | 18.5 | 45.1 |
下面兩圖:
圖1.2008年OECD國家中,每一千居民,所擁有的醫生數目(X軸),和醫療衛生支出(Y軸)的對比。
圖2.2008年OECD國家中,每一千居民,所擁有的病床數(X軸),和醫療衛生支出(X軸)的對比。
資料來源:http://www.oecd.org 页面存档备份,存于.[28][29]
圖1
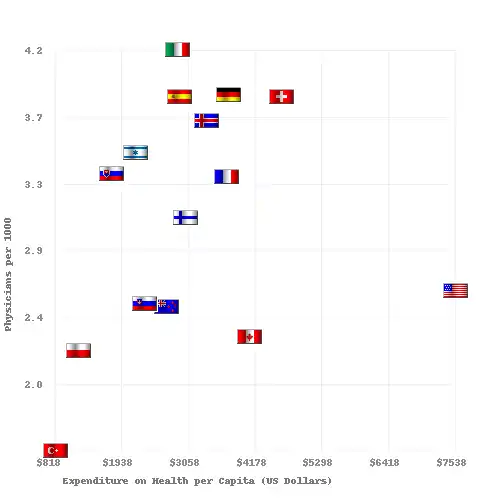
圖2

參考文獻
- White F. . Med Princ Pract. 2015, 24 (2): 103–116. PMC 5588212. PMID 25591411. doi:10.1159/000370197.
- . Liverpool-ha.org.uk. [6 August 2011].
- New Yorker magazine article: "Getting there from here." 页面存档备份,存于 26 January 2009
- World Health Organization. (2000). World Health Report 2000 – Health systems: improving performance. Geneva, WHO http://www.who.int/whr/2000/en/index.html 页面存档备份,存于
- Remarks by Johns Hopkins University President William Brody: "Health Care '08: What's Promised/What's Possible?" 7 September 2007
- Cook, R. I.; Render, M.; Woods, D. . BMJ. 2000, 320 (7237): 791–794. PMC 1117777. PMID 10720370. doi:10.1136/bmj.320.7237.791.
- Frenk J. . PLoS Med. 2010, 7 (1): e1000089. PMC 2797599. PMID 20069038. doi:10.1371/journal.pmed.1000089.
- (PDF). WHO. 2007.
- "Regional Overview of Social Health Insurance in South-East Asia 的存檔,存档日期24 February 2007., World Health Organization. And 的存檔,存档日期3 September 2012.. Retrieved 18 August 2006.
- Glied, Sherry A. "Health Care Financing, Efficiency, and Equity." National Bureau of Economic Research, March 2008. Accessed 20 March 2008.
- How Private Insurance Works: A Primer 的存檔,存档日期21 December 2008. by Gary Claxton, Institution for Health Care Research and Policy, Georgetown University, on behalf of the Henry J. Kaiser Family Foundation
- Bloom, G; 等. . Social Science and Medicine. 2008, 66 (10): 2076–2087 [26 May 2012]. PMID 18316147. doi:10.1016/j.socscimed.2008.01.034.
- UNITAID. Republic of Guinea Introduces Air Solidarity Levy to Fight AIDS, TB and Malaria. 的存檔,存档日期12 November 2011. Geneva, 30 June 2011. Accessed 5 July 2011.
- Saltman RB, Von Otter C. Implementing Planned Markets in Health Care: Balancing Social and Economic Responsibility. Buckingham: Open University Press 1995.
- Kolehamainen-Aiken RL. . Human Resources for Health Development. 1997, 2 (1): 1–14.
- Elizabeth Docteur; Howard Oxley. (PDF). OECD. 2003.
- . Health Manager. [17 January 2021].
- . [2020-04-03]. (原始内容存档于2019-05-13).
- Lucas, H. . Social Science and Medicine. 2008, 66 (10): 2122–2132 [26 May 2012]. PMID 18343005. doi:10.1016/j.socscimed.2008.01.033.
- . Euphix.org. [6 August 2011]. (原始内容存档于26 July 2011). 已忽略未知参数
|url-status=(帮助) - . Euphix.org. [6 August 2011]. (原始内容存档于26 July 2011). 已忽略未知参数
|url-status=(帮助) - . Euphix.org. [6 August 2011]. (原始内容存档于1 August 2011). 已忽略未知参数
|url-status=(帮助) - World Health Organization. (2000) World Health Report 2000 – Health systems: improving performance 页面存档备份,存于. Geneva, WHO Press.
- World Health Organization. Health Systems Performance: Overall Framework. 的存檔,存档日期17 June 2012. Accessed 15 March 2011.
- Navarro V. . Lancet. 2000, 356 (9241): 1598–601. PMID 11075789. doi:10.1016/s0140-6736(00)03139-1.
- . The Commonwealth Fund. 15 May 2007 [7 March 2009]. (原始内容存档于29 March 2009). 已忽略未知参数
|url-status=(帮助) - Organisation for Economic Co-operation and Development. (PDF). [9 January 2009]. (原始内容 (PDF)存档于31 May 2013). 已忽略未知参数
|url-status=(帮助); 已忽略未知参数|df=(帮助) - . Oecd.org. [6 August 2011]. (原始内容存档于5 March 2010). 已忽略未知参数
|df=(帮助); 已忽略未知参数|url-status=(帮助) - . Oecd.org. [6 August 2011]. (原始内容存档于2015-09-24).
- . Health Consumer Powerhouse. [29 April 2013].
- . Health Consumer Powerhouse. [29 April 2013].
- . data.worldbank.org. [2018-08-03]. (原始内容存档于2019-05-18) (美国英语).
- CIA – The World Factbook: Infant Mortality Rate 页面存档备份,存于. Archived from the original on 18 December 2012 (Older data). Retrieved 15 May 2013.
- "Mortality amenable to health care" Nolte, Ellen. . Commonwealth Fund. [10 February 2012]. (原始内容存档于5 February 2012). 已忽略未知参数
|url-status=(帮助) - data for 2003
Nolte, Ellen. . Commonwealth Fund. [8 January 2012]. (原始内容存档于11 January 2012). 已忽略未知参数|url-status=(帮助)
引申閱讀
| 關於醫療系統 的圖書館資源 |
外部連結
- World Health Organization: Health Systems
- HRC/Eldis Health Systems Resource Guide 页面存档备份,存于 research and other resources on health systems in developing countries
- OECD: Health policies, a list of latest publications by OECD
